
Vous prenez un médicament sur ordonnance et vous ajoutez un complément herbal parce que c’est « naturel » ? Vous n’êtes pas seul. Mais ce geste, souvent bien intentionné, peut vous mettre en danger sans que vous le sachiez. Des études montrent que près de 70 % des personnes âgées de 65 ans et plus prennent au moins un complément herbal - et plus d’un quart d’entre elles prennent aussi un médicament sur ordonnance. Pourtant, seulement 25 % en parlent à leur médecin. Ce silence peut coûter la vie.
St. John’s Wort : le coupable le plus dangereux
St. John’s Wort, cette plante utilisée pour l’humeur, est l’herbe la plus problématique en matière d’interactions. Elle active un système enzymatique dans le foie appelé CYP3A4, qui décompose les médicaments bien plus vite que normal. Résultat ? Votre traitement perd de son efficacité. Avec un anticoagulant comme la warfarine, ça ne pose pas de gros problème - mais avec un médicament contre le VIH, un traitement après une greffe, ou même une pilule contraceptive, les conséquences sont graves.
Des études cliniques ont montré que St. John’s Wort peut réduire la concentration du cyclosporine (un médicament anti-rejet) de 50 à 60 % en seulement deux semaines. Cela augmente le risque de rejet d’organe. Pour les antiviraux comme le saquinavir, la baisse peut atteindre 51 %. Et pour les antidépresseurs comme les ISRS, l’effet est encore plus inquiétant : il peut provoquer un syndrome sérotoninergique, une réaction dangereuse qui fait monter la température corporelle, provoque des tremblements, une rigidité musculaire, et peut être mortelle.
Les médecins de l’American Academy of Family Physicians le disent clairement : évitez St. John’s Wort si vous prenez un antidépresseur. Il n’y a pas de dose « sûre ». Même un petit comprimé par jour peut suffire à déclencher un problème.
Ginkgo biloba : le risque de saignement invisible
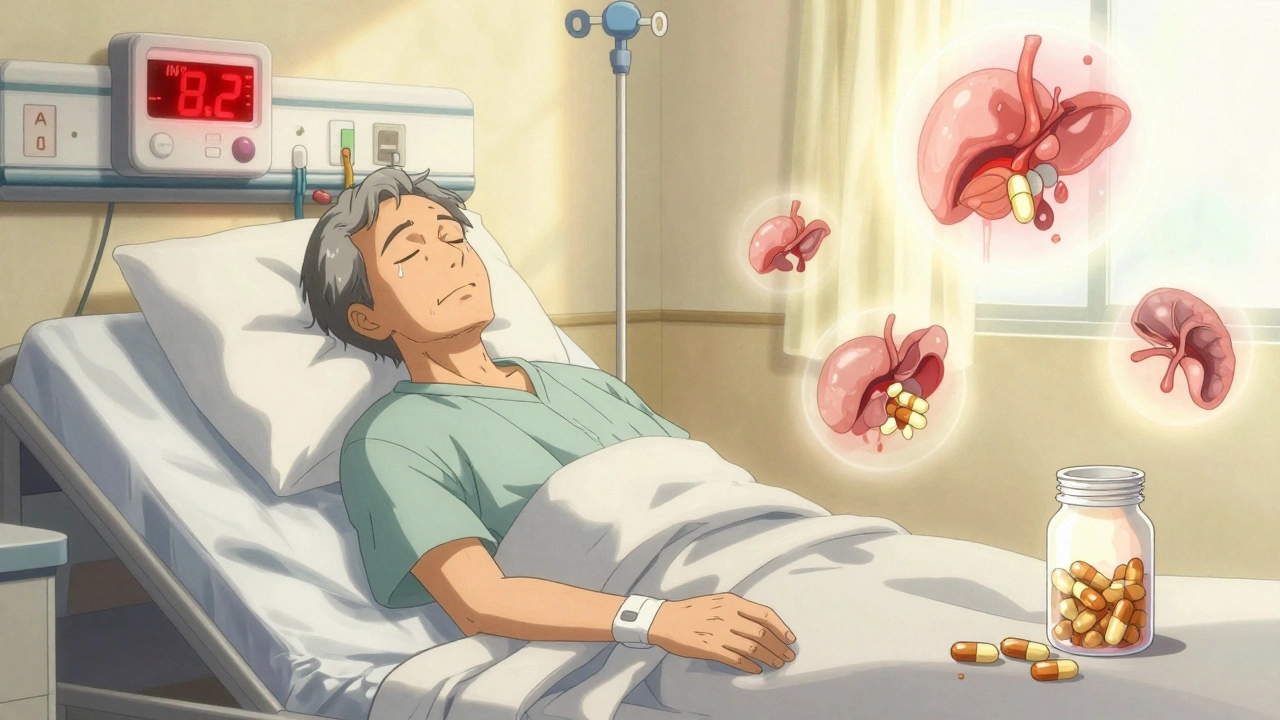
Beaucoup pensent que le ginkgo biloba, pris pour la mémoire ou la circulation, est inoffensif. C’est une erreur. Il agit comme un anticoagulant naturel. Quand vous le combinez avec de la warfarine, de l’aspirine, du clopidogrel ou de l’apixaban, vous multipliez le risque de saignement - parfois de façon spectaculaire.
Entre 2010 et 2020, la clinique Mayo a recensé 23 cas de saignements majeurs liés à cette association, dont trois décès. Un utilisateur de Reddit, u/HeartPatient99, a été hospitalisé après avoir pris du ginkgo avec de l’apixaban. Son INR - un indicateur de la fluidité du sang - a grimpé à 8,2 (la norme est entre 2 et 3). Il a eu un saignement rectal sévère. Son médecin lui a dit : « Cela arrive plus souvent qu’on ne le pense. »
Le ginkgo ne touche pas tous les médicaments - seulement ceux qui affectent la coagulation. Mais si vous en prenez, même en petite quantité, et que vous avez un traitement anticoagulant, vous devez en parler à votre médecin. Des contrôles d’INR doivent être faits dans les 72 heures après le début de la prise du complément, puis chaque semaine.
Le gingembre, l’ail et la cannelle : des herbes discrètes mais actives
Les compléments à base d’ail, de gingembre ou de cannelle sont souvent présentés comme des « soutiens immunitaires » ou des « brûleurs de graisse ». Pourtant, ils modifient aussi la façon dont votre corps traite les médicaments.
L’ail, par exemple, peut réduire l’effet du saquinavir - un traitement contre le VIH - de 51 %. Il peut aussi augmenter le risque de saignement si vous prenez de la warfarine. Le gingembre, lui, peut renforcer l’effet des anticoagulants et des anti-inflammatoires. Et la cannelle, souvent utilisée pour la glycémie, peut abaisser trop fort votre taux de sucre si vous prenez de l’insuline ou du metformine.
Le problème ? Ces plantes sont dans des mélanges. Un complément pour « renforcer les défenses » peut contenir de l’ail, du gingembre, du curcuma et de la vitamine C - sans que cela soit clairement indiqué. Vous ne savez pas ce que vous prenez vraiment. Et votre médecin non plus.
Goldenseal : un piège dans les « détox »
Goldenseal est souvent présent dans les produits pour « purifier le corps » ou « nettoyer les urines ». Il bloque une enzyme clé du foie : le CYP3A4. Cela signifie que les médicaments qui dépendent de cette enzyme pour être éliminés s’accumulent dans votre sang. Résultat : une surdose potentielle.
Une étude de l’Université de Toronto a montré que le goldenseal réduit la clairance du midazolam - un sédatif - de 40 %. Si vous prenez un médicament pour l’anxiété, la pression artérielle, ou même certains traitements contre le cancer, ce complément peut provoquer des effets secondaires graves : somnolence excessive, chute de la tension, troubles du rythme cardiaque.
Et il est facile à trouver. Il est dans 30 % des compléments pour « soutien hépatique » et 45 % des « détox » vendus en ligne. Il n’est pas marqué comme dangereux. Il est présenté comme « doux » et « naturel ». C’est un piège.
Coenzyme Q10 et ginseng : des interactions subtiles mais réelles
La coenzyme Q10 est souvent prise par les personnes sous statines pour éviter les douleurs musculaires. Mais elle peut réduire l’effet de la warfarine de 25 à 30 %. Cela ne se voit pas tout de suite. Votre INR descend lentement. Vous pensez que tout va bien. Puis, un jour, vous avez un caillot. Il faut surveiller votre INR chaque semaine si vous combinez les deux.
Le ginseng, lui, est utilisé pour l’énergie et la résistance. Mais il peut interagir avec les antidépresseurs (risque de syndrome sérotoninergique), les antidiabétiques (baisse excessive du sucre) et même les bloqueurs calciques (chute de tension). Une étude a montré que le ginseng peut faire baisser la pression artérielle de 10 à 15 mmHg en plus du médicament. Pour une personne âgée, cela peut provoquer des étourdissements, des chutes, des accidents.

Les compléments à faible risque - et pourquoi ils ne sont pas sans danger
Des herbes comme le millepertuis, le millefeuille, le saw palmetto ou le cranberry sont souvent classées comme « à faible risque ». Mais ce n’est pas « sans risque ». Le cranberry, par exemple, est censé protéger les voies urinaires. Mais certaines études montrent qu’il peut augmenter l’INR chez certains patients sous warfarine. D’autres ne trouvent aucun effet. La réponse dépend de votre métabolisme, de votre âge, de vos autres médicaments. Il n’y a pas de règle universelle.
Le millefeuille est souvent utilisé pour dormir. Il peut amplifier l’effet des somnifères. Le saw palmetto, pris pour la prostate, peut interagir avec les traitements hormonaux. Même les compléments « doux » peuvent avoir un impact. Le mot « naturel » ne signifie pas « inoffensif ».
Comment protéger votre santé : les 3 règles essentielles
- Dites toujours à votre médecin ce que vous prenez. Pas seulement les médicaments. Tous les compléments, même les gélules de vitamine D ou les sachets de thé à la camomille. Écrivez-les sur une feuille. Montrez-le à votre médecin à chaque visite.
- Ne prenez jamais un complément sans vérifier les interactions. Utilisez la base de données du National Center for Complementary and Integrative Health (NCCIH). Elle est gratuite, mise à jour chaque trimestre, et classifie les interactions par niveau de risque : « mortel », « sérieux », « modéré ».
- Surveillez les signaux d’alerte. Si vous avez un saignement inhabituel (nez, gencives, selles noires), une chute de tension, une confusion, une fatigue extrême, ou des tremblements après avoir commencé un complément - arrêtez-le et consultez immédiatement.
La plupart des interactions ne sont pas connues des patients - mais elles sont bien documentées par les médecins. Le problème, c’est que les compléments ne sont pas régulés comme les médicaments. Ils n’ont pas besoin d’être testés avant d’être vendus. L’FDA ne peut agir qu’après qu’un problème est survenu. Et avec 82 000 visites aux urgences chaque année liées aux compléments, le risque est réel.
Le futur : des outils pour mieux se protéger
Les systèmes de dossiers médicaux électroniques comme Epic vont intégrer, dès le troisième trimestre 2025, des alertes automatiques sur les interactions herbales. Quand un médecin prescrit un anticoagulant, le logiciel va signaler automatiquement les compléments à éviter. C’est une avancée majeure.
En attendant, vous êtes votre propre protecteur. Ne laissez pas la notion de « naturel » vous aveugler. Ce que vous mettez dans votre corps a un effet. Et si vous prenez un médicament sur ordonnance, chaque complément peut changer la donne.
La santé n’est pas une question de mode de vie ou de tendance. C’est une question de données, de vigilance, et de communication. Parlez. Écoutez. Vérifiez. C’est la seule façon de rester en sécurité.
10 Commentaires
Didier Bottineau
décembre 15 2025
Le ginkgo avec l’apixaban c’est du suicide en douceur. J’ai vu un mec à l’hôpital avec un saignement interne juste parce qu’il prenait une gélule de ginkgo pour « la mémoire ». Son INR était à 9, il a failli crever. Et il disait que c’était « naturel »… La nature, c’est pas un gilet de sauvetage, c’est un piège à l’occasion. Faut arrêter de croire que si c’est une plante, c’est bon pour toi.
Et non, le ginkgo ne fait pas de bien à ta mémoire, il te tue plus vite qu’un mauvais film Netflix.
Audrey Anyanwu
décembre 17 2025
Je viens de jeter tous mes compléments herbals… 🌿💥
Après avoir lu ça, j’ai regardé la liste d’ingrédients de mon « booster immunitaire »… ail, gingembre, goldenseal, et même du curcuma. J’ai cru que j’étais en mode « guérison holistique » mais en fait j’étais en mode « bombe à retardement ». Merci pour ce rappel brutal. Je vais tout dire à mon médecin la semaine prochaine. Pas de secret maintenant.
Et non, je ne vais pas recommencer avec les « détox » de TikTok.
Muriel Randrianjafy
décembre 17 2025
Vous croyez que les compléments sont dangereux ? Attendez que je vous parle des médicaments sur ordonnance… La warfarine, c’est un poison contrôlé, et personne ne dit rien. Les herbes, c’est juste plus facile à crier dessus. Et puis, pourquoi les laboratoires ne veulent pas qu’on prenne du ginkgo ? Parce que ça coûte 5 euros et que ça marche…
Je vais continuer à prendre mon ginkgo, merci bien. Et si je meurs, ce sera pas de sa faute, c’est la faute du système.
Sophie Britte
décembre 18 2025
Je trouve ça super important ce que vous dites, vraiment. J’ai une mamie de 78 ans qui prend 7 médicaments et 5 compléments… Elle ne dit rien parce qu’elle pense que c’est « normal » ou qu’elle ne veut pas « ennuyer » le médecin. J’ai commencé à lui faire une fiche avec tout ce qu’elle prend, en couleur, avec des emojis (oui, j’adore les emojis). Elle a commencé à parler à son médecin, et ils ont arrêté un complément qui faisait des trucs bizarres avec son anticoagulant.
Parler, c’est le vrai remède.
Fatou Ba
décembre 19 2025
En Afrique, on utilise des plantes depuis des siècles, mais on les connaît aussi. On ne les prend pas avec un médicament sans demander à quelqu’un qui sait. Ici, on achète un complément comme un paquet de chips, et on le croit magique. C’est une forme de colonisation mentale : on nous vend des solutions « naturelles » comme si on était des enfants.
Je suis contente que ce post existe. On a besoin de plus de ça, pas de moins.
Philippe Desjardins
décembre 19 2025
Il y a une vérité profonde ici : on veut croire que la santé peut être simple. Une gélule. Un rituel. Un mot magique comme « naturel ». Mais le corps humain est un écosystème complexe, pas un magasin de produits bio. Ce que vous prenez en complément n’est pas un « petit plus » - c’est une variable dans une équation chimique que vous ne comprenez pas.
La vraie sagesse, c’est l’humilité. Admettre qu’on ne sait pas. Et demander.
Fleur Lambermon
décembre 21 2025
Vous oubliez le pire : les compléments ne sont pas testés. Pas un seul. Pas un seul. Alors qu’un médicament, même imparfait, a passé 10 ans d’essais cliniques. Vous prenez un complément ? Vous êtes un cobaye. Point. Et vous vous croyez intelligent parce que vous lisez des blogs de « bien-être » ?
Je vous prédis : dans 5 ans, il y aura une loi pour interdire les compléments sans avertissement clair. Et vous, vous serez les premiers à dire : « Mais j’étais pas au courant ! »
Vous êtes les victimes… et les coupables.
Philo Sophie
décembre 22 2025
Je prends de la CoQ10 avec mes statines. Je savais qu’il y avait un risque, alors j’ai demandé à mon médecin. On a fait un test d’INR avant et après. Rien de changé. Mais j’ai vérifié. C’est ça, la différence : vérifier, pas supposer.
La peur, c’est facile. La vigilance, c’est plus dur. Mais c’est ce qui sauve.
Manon Renard
décembre 23 2025
Le pire, c’est pas les herbes. C’est le silence. Le silence des patients. Le silence des médecins qui n’osent pas demander. Le silence des pharmaciens qui vendent sans avertir. C’est ce silence qui tue. Ce post, c’est un cri. Et je le reçois. Merci.





Margaux Brick
décembre 14 2025
J’ai pris du St. John’s Wort pendant 3 mois il y a deux ans, juste pour « bien dormir »… J’ai arrêté quand j’ai eu des palpitations à chaque fois que je prenais mon bisoprolol. Mon cardiologue m’a fait la leçon, mais franchement, personne ne m’en avait parlé avant. Maintenant, je liste tout ce que je prends sur mon téléphone. Même le thé au gingembre.
Ça paraît bête, mais c’est vital.